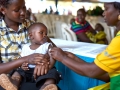
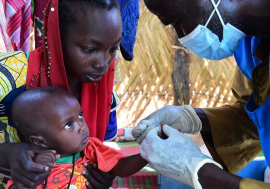
Esther Ayuga ne sait que trop bien ce qu'il faut faire lorsque son fils Jeremy Otieno, âgé de quatre ans, développe de la fièvre : l'emmener immédiatement au centre de santé le plus proche, le Kaluo Health Centre. Il n'y a pas d'autre solution.
En tant que mère dans le comté de Siaya, à l'ouest du Kenya, où le paludisme est endémique, Esther prend les précautions nécessaires pour protéger son fils des moustiques mortels - notamment en s'assurant qu'il dort sous une moustiquaire imprégnée d'insecticide la nuit.
Chaque fois qu'un diagnostic de paludisme est posé, les cliniciens traitent le garçon avec le médicament artémisinine, conformément aux directives en vigueur au Kenya pour sa forme non compliquée de la maladie.
Un article de 2020 dans la revue Nature, a toutefois rapporté que les chercheurs ont détecté des mutations associées à la résistance aux parasites du paludisme dans un autre pays d'Afrique de l'Est, le Rwanda.
Une autre étude dans le New England Journal of Medicine a confirmé que les mutations provoquent une baisse de la capacité des antipaludiques, comme l'artémisinine, à traiter les personnes atteintes de la maladie. Les chercheurs ont constaté qu'il fallait plus de cinq heures pour que l'artésunate par voie intraveineuse, un puissant dérivé de l'artémisinine, débarrasse l'organisme de plus de la moitié du plasmodium falciparum, le parasite responsable du paludisme.
Médicaments moins efficaces
Le déclin de l'efficacité de ces médicaments pourrait avoir des conséquences catastrophiques si des enfants comme Jeremy ne guérissent pas après avoir pris des médicaments.
Le dernier rapport mondial sur le paludisme indique qu'il y a eu 241 millions de cas et 627 000 décès dus au paludisme en 2020. Quatre-vingt-quinze pour cent des cas et 96 % des décès provenaient de la région Afrique de l'Organisation mondiale de la santé. Les enfants de moins de cinq ans, comme Jeremy, représentaient environ 80 % de tous les décès dus au paludisme en Afrique.
Selon le Dr George Githuka, chef de la division du programme national de lutte contre le paludisme (DNMP) au ministère de la Santé du Kenya, le pays utilise le médicament Artemether-Lumefantrine (AL), un dérivé de l'artémisinine, pour le paludisme non compliqué. Si le paludisme était grave, les cliniciens administreraient le traitement de deuxième intention Dihydroartemisinin-piperaquine (DHP).
Le Dr Githuka affirme que ces médicaments sont encore efficaces au Kenya. Pourtant, en Asie, les scientifiques tirent la sonnette d'alarme au sujet d'un parasite "super paludisme" qui résiste au traitement de première ligne recommandé pour le paludisme, les artémisinines.
Le paludisme pénètre dans la circulation sanguine par une piqûre de moustique infectée et y incube pendant environ deux semaines. Plus tard, il se multiplie et infecte les globules rouges de l'organisme, provoquant entre autres symptômes de la fièvre et des frissons, des maux de tête et des nausées. Sans traitement, la maladie est mortelle.
Il existe quatre types de parasites du paludisme. Le type le plus virulent, responsable de plus de 90 % des infections et des décès au Kenya, est Plasmodium falciparum.
La communauté de la malaria lutte contre la résistance depuis un certain temps. Au cours de la Seconde Guerre mondiale, un médicament antipaludéen appelé " chloroquine " a traité efficacement le paludisme jusqu'à ce que la résistance le rende inutile.
Maintenant, les cliniciens prescrivent l'artémisinine et ses dérivés ainsi que des médicaments " partenaires " dans ce que l'on appelle les thérapies combinées à l'artémisinine (ACT), un traitement qui s'est avéré efficace jusqu'à présent.
La Kenya Malaria Indicator Survey ;(KMIS), publiée l'année dernière, a montré que le pays avait enregistré une légère diminution de la prévalence du paludisme, passant de 8 % de la population en 2015 à moins de 6 % en 2020.
Dans le cadre des efforts mondiaux visant à éradiquer le paludisme, des agences telles que l'Agence américaine pour le développement international (USAID) financent la prévention et le contrôle du paludisme et suivent la façon dont il répond aux médicaments par le biais d'une activité de surveillance connue sous le nom d'études d'efficacité thérapeutique (TES).
Depuis 2021, le ministère collabore avec l'université John Hopkins affiliée Jhpiego par le biais du projet Impact Malaria de l'initiative présidentielle américaine contre le paludisme (PMI), les Centers for Disease Control and Prevention et l'USAID pour déterminer si les médicaments que les cliniciens utilisent pour traiter les patients au Kenya sont efficaces.
Le Dr Githuka explique : "Nous utilisons les médicaments Artemether-Lumefantrine et Dihydroartemisinin-piperaquine depuis 2006. Dans certaines régions du monde, nous constatons déjà que le parasite du paludisme devient résistant, ce qui signifie que les médicaments deviennent moins efficaces. Mais nous n'avons pas encore vu cela dans le pays, et nous continuons à surveiller pour nous assurer que les médicaments que nous utilisons sont efficaces."
Le jeune Jeremy est l'un des enfants inscrits à l'étude TES dans le comté de Siaya. Chaque semaine pendant un mois et demi, sa mère l'emmène à l'hôpital pour un échantillon de sang qui est analysé et testé pour déterminer s'il a encore les parasites ou non. Si les résultats montrent que les parasites sont présents, Jeremy subira des tests moléculaires pour déterminer s'ils représentent une nouvelle infection ou si les antipaludéens n'ont pas réussi à les éliminer de son système.
La mère de Jeremy était heureuse de l'autoriser à participer à l'étude.
"Les agents de santé m'ont dit que cette étude pourrait leur dire s'ils doivent abandonner le médicament que nous utilisons ou non et que les résultats de l'étude aideraient plus tard tous les enfants comme mon fils au Kenya", a déclaré Esther.
Dickson Mwakangalu, spécialiste du paludisme à l'affilié John Hopkins Jhpiego et chef de partie de l'équipe de pays au Kenya pour le projet Impact Malaria de l'Initiative présidentielle américaine contre le paludisme (PMI), a déclaré que si le Kenya n'a pas enregistré de résistance à l'artémisinine comme celles observées dans la région du Mékong, lui et ses collègues continuent de surveiller l'efficacité des antipaludéens.
"Les résultats de ces études TES guideront le pays dans sa décision de chercher des alternatives ou de continuer avec l'AL", a déclaré le Dr Mwakangalu.
En 2020, le ministère de la Santé et PMI Impact Malaria Kenya ont testé les connaissances des technologues de laboratoire pour identifier le parasite du paludisme et le réduire à l'espèce et à la quantité d'étaient dans le sang.
L'enquête survey a révélé que 69 % des spécialistes de laboratoire pouvaient choisir le paludisme parmi d'autres parasites, tandis qu'un autre 42 % pouvait identifier l'espèce, et seulement 13 pouvaient quantifier combien de parasites se trouvaient dans un microlitre de sang.
"Donc, en dehors de l'étude, nous formons le personnel de laboratoire pour qu'il puisse effectuer des tests microscopiques correctement", a déclaré le Dr Mwakangalu.
Les Centers for Disease Control and Prevention aux États-Unis (CDC) sont encore en train d'analyser les résultats de l'étude, mais le ministère de la Santé du Kenya compte sur eux pour sa prochaine ligne de conduite.
Les résultats de l'étude ne sont pas encore connus.
"Si et quand nous remarquons qu'il y a une émergence de résistance, alors nous pouvons modifier de manière appropriée nos directives de traitement et avoir des médicaments plus efficaces", a déclaré le Dr Githuka.